Клинико-Диагностическая ЛАБОРАТОРИЯ
На современном этапе развития медицины прослеживается все большее значение лабораторной диагностики. По данным ВОЗ удельный вес лабораторных исследований составляет 80% от всех проводимых видов медицинских исследований.
Лабораторные исследования в Службе крови на гемотрансмиссивные инфекции и иммуногематологическую совместимость играют ключевую роль в обеспечении безопасности гемотрансфузионной терапии».
КДЛ состоит из следующих структурных подразделений:
- Клиническая лаборатория включающая:
- группу предварительного обследования доноров
- группу биохимических исследований
- группу иммуногематологических исследований
- Лаборатория иммунологических исследований
- Лаборатория молекулярно-биологических исследований
- Бактериологическая лаборатория
- Лаборатория контроля качества
Лаборатория молекулярно-биологических исследований – это комплекс новейших технологических платформ для молекулярно-генетических исследований. Основная задача – обеспечение инфекционной безопасности гемокомпонентов Отделения переливания крови Первого МГМУ им. И.М.Сеченова.  Для выполнения поставленной задачи лаборатория оснащена полностью автоматизирован-ным комплексом Cobas s201 компании Хоффманн — Ля Рош (Швейцария), Panther (Novartis), которые позволяют проводить мультиплексный ПЦР анализ в одном образце, т.е. одновременно определять вирус Гепатита B, вирус Гепатита С,
Для выполнения поставленной задачи лаборатория оснащена полностью автоматизирован-ным комплексом Cobas s201 компании Хоффманн — Ля Рош (Швейцария), Panther (Novartis), которые позволяют проводить мультиплексный ПЦР анализ в одном образце, т.е. одновременно определять вирус Гепатита B, вирус Гепатита С,  ВИЧ-1 и ВИЧ-2 инфекции.
ВИЧ-1 и ВИЧ-2 инфекции.
Данный метод является золотым стандартом” в скрининге доноров крови на гемотрансмиссивные инфекции не только в России, но и в мире.
Помимо основных задач, технологическое оборудование лабораторий позволяет проводить широкий спектр молекулярно-генетических исследований: c помощью амплификаторов в реальном времени CFX-96 (BIO-RAD), Rotor-Gene Q (QIAGEN) — диагностику инфекционных заболеваний, cкрининг онкомаркеров, онкогенетика, кардиогенетика (риск гипертонии, тромбофилии), фармакогенетика (подбор индивидульной дозы варфарина), генетика метаболизма (фолаты, лактозы).  Наличие генетического анализатора Applied Biosystems 3500xL (США) позволяет на самом высоком уровне обеспечить исследования – от выявления единичной мутаций до индивидуального генетического паспорта человека. Мультиплексный проточный анализатор Luminex позволяет определять до нескольких сотен различных аналитов в образце. Эта технология используется для решения клинических и научно-исследовательских задач — генотипирование, мониторинг маркеров отторжения, иммуноанализ цитокинов, анализа нуклеиновых кислот, экспрессии генов, иммунохимического и ферментативного анализа.
Наличие генетического анализатора Applied Biosystems 3500xL (США) позволяет на самом высоком уровне обеспечить исследования – от выявления единичной мутаций до индивидуального генетического паспорта человека. Мультиплексный проточный анализатор Luminex позволяет определять до нескольких сотен различных аналитов в образце. Эта технология используется для решения клинических и научно-исследовательских задач — генотипирование, мониторинг маркеров отторжения, иммуноанализ цитокинов, анализа нуклеиновых кислот, экспрессии генов, иммунохимического и ферментативного анализа.
Перечень рутинных исследований, выполняемых в лаборатории:
- Выявление ДНК HBV(кач., колич)
- Выявление ДНК HCV(кач., колич)
- Выявление ДНК HIV(кач., колич)
- Выявление ДНК EBV(кач., колич)
- Выявление ДНК HHV-6(кач., колич)
- Выявление ДНК HPV 16-18
- Выявление ДНК HSV-1,2 типов
- Выявление ДНК CMV(кач., колич)
- Выявление ДНК Chlamydia trachomatis
- Выявление ДНК Mycoplasma hominis
- Выявление ДНК Mycoplasma genitalium
- Выявление ДНК Ureaplasma urealiticum
- Выявление ДНК Ureaplasma parvum
- Выявление ДНК Ureaplasma (кол-во)
- Выявление ДНК Mycoplasma hominis (кол-во)
- Выявление ДНК Trichomonas vaginalis
- Выявление ДНК Neisseria gonorrhoeae
- Выявление ДНК Candida albicans
- Выявление ДНК Gardnerella vag
- Выявление ДНК BK вируса (кач., колич)
- Cross-match (технология Luminex)
- Скрининг и идентификация антилейкоцитарных антител 1,2 классов
- HLA-генотипирование. I и II класс (локусы A, B, DRB)
Искусственное лечебное питание
Инфузионно-трансфузионная терапия (ИТТ) является одним из основных методов коррекции нарушений гомеостаза. Важной составной частью ИТТ является парентеральное питание — неотъемлемая часть комплексной терапии пациента.
Основная цель парентерального питания — обеспечение поступления смеси питательных компонентов в количествах и соотношениях, наиболее близко соответствующих потребностям организма пациента, с обеспечением безопасности и предотвращении каких-либо осложнений. Парентеральное питание позволяет в течение длительного времени обеспечивать потребности пациента белками, энергетическими ресурсами, электролитами, микроэлементами и витаминами.
Современная нутрициология существенное внимание уделяет, также и энтеральному питанию специализированными питательными смесями, которое может быть как продолжением парентерального питания, так и самостоятельным элементом нутритивной поддержки.
В настоящее время в многопрофильный стационар поступает достаточно много пациентов с различной степенью нутритивной недостаточности, что негативно влияет на результаты хирургического и медикаментозного лечения. Имеющиеся в распоряжение врача средства нутритивной поддержки позволяют широко использовать их либо для подготовки пациентов к хирургическому лечению, либо обеспечивать хорошие результаты терапевтического лечения.
В абдоминальной хирургии чаще всего применяется сочетание парентерального и энтерального питания, при ведении хирургических пациентов на других органах имеются обширные возможности энтерального питания. В гастроэтерологической, неврологической и других терапевтических практиках, также велики возможности энтерального питания.
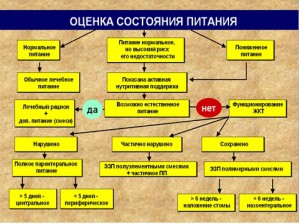
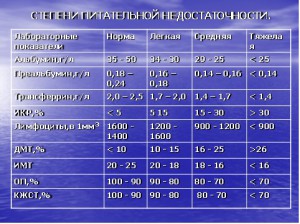
Применяемый в настоящее время алгоритм оценки состояния питания пациента позволяет адекватно подойти к способу его нутритивной поддержки (НП), а степень питательной недостаточности дает возможность рассчитать объем и качественный состав НП.
СРЕДСТВА ДЛЯ ПАРЕНТЕРАЛЬНОГО ПИТАНИЯ.
- Растворы аминокислот:
- Аминоплазмаль Е 5%
- Аминоплазмаль 10%
- Аминовен 10%
- Аминовен 15%
- Аминосол НЕО 10%
- Аминосол НЕО 15%
- Инфезол 100
- Инфезол 40
- Нефротект
- Аминоплазмаль Гепа 10%
- Аминостерил Гепа 8%
- Гепасол НЕО 8%
- Аминовен Инфант 10%
- Дипептивен 100 мл
- Жировые эмульсии:
- Липофундин 20% по 100 мл
- Липофундин 10% по 500 мл
- Липоплюс 10% по 250 мл
- СмофЛипид 20% по 100 мл
- Омегавен по 100 мл
- Интралипид 20% 100 мл
- Системы «Два в одном»:
- Нутрифлекс 40/80 2,0л
- Нутрифлекс 40/80 1,0
- Нутрифлекс 48/150 1,0 л
- Нутрифлекс 48/150 1,5 л
- Нутрифлекс 48/150 2,0 л
- Нутрифлекс 70/240 1,5 л
- Системы «Три в одном»
- Нутрифлекс 48/150 липид 1,250
- Нутрифлекс липид 40/80 1,250 л
- Нутрифлекс липид 40/80 1,875 л
- Оликлиномель №7 1,0 л
- Оликлиномель №7 1,5 л
- Оликлиномель №7 2,0 л
- Оликлиномель № 4-500Е 1,0 л
- Оликлиномель № 4-500Е 1,5 л
- Оликлиномель № 4-500Е 2,0 л
- Оликлиномель №4-500
- Оликлиномель №8-800
- Кабивен центральный 1,0 л
- Кабивен центральный 1,5 л
- Кабивен центральный 2,0 л
- СМОФКабивен центральный
- Кабивен периферический 2,0 л
- Микродобавки
- Церневит — комплекс водо- и жирорастворимых витаминов
- Аддамель – комплекс микроэлементов
- Солувит – комплекс водорастворимых витаминов
- Виталипид – комплекс жирорастворимых витаминов.
СРЕДСТВА ДЛЯ ЭНТЕРАЛЬНОГО ПИТАНИЯ.
- Полуэлементные питательные смеси:
- Пептамен
- Пептамен АФ 500
- Нутризон Эдванс Пептисорб 500 мл
- Полимерные питательные смеси (изокалорийные и гиперкалорийные, как для зондового питания, так и для перорального приема):
- Нутрикомп стандарт ликвид 500 мл
- Нутрикомп файбер ликвид. 500 мл
- Нутрикомп энергия файбер ликвид 500 мл
- Фрезубин оригинал, 500 мл
- Фрезубин оригинал с пищевыми волокнами 500 мл
- Фрезубин ВП Энергия 500 мл
- Фрезубин Энергия с пищевыми волокнами по 500 мл
- Суппортан по 500 мл
- Суппортан напиток по 200 мл
- Кальшейк упаковка из 7 саше
- Берламин Модуляр
- Нутризон ст.1000 мл
- Нутризон Энергия 500 мл
- Нутризон Энергия с пищевыми волокнами пак.1000 мл
- Нутридринк 200 мл
- Фортикер пак 125 мл
- Клинутрен оптим.
- Ресурс оптим.500 г
- Изосурс ст.500 мл
- Клинутрен Юниор
- Нутриен стандарт стерилизованный 1000 мл
- Нутриен стандарт стерилиз. 200 мл
- Джевити 1.0 1000 мл
- Нутриен стандарт
- Нутриен стандарт с пищевыми волокнами
- Специализированные питательные смеси:
- Диабетические:
- Нутрикомп диабет ликвид 500 мл
- Нутриен Диабет
- Нутризон Эдванс Диазон пак. 1000 мл
- Глюцерна
- Для пациентов с печеночной недостаточностью:
- Нутрикомп Гепа ликвид
- Нутриен Гепа
- Для пациентов с почечной недостаточностью:
- Нутриен Нефро
- Нефродиал
- Для пациентов с легочной недостаточностью:
- Оксепа
- Нутриен Фтизио
- Нутриен пульмо
- Для пациентов с болезнью Крона:
- Модулен
- Интестамин по 500 мл
- Иммуномоделирующие питательные смеси:
- Импакт энтерал
- Импакт орал.
- Нутриен иммун
- Нутриен элементаль
- Диабетические:
Производственная трансфузиология
Производственная трансфузиология — раздел трансфузионной медицины изучающий и реализующий на практике получение промышленным способом препаратов и реагентов из донорской крови.
Одним из основных разделов производственной трансфузиологии является производство из компонентов донорской крови альбумина, иммуноглобулинов, факторов свертывания и др. В России это производство, в настоящее время, большей частью развернуто в крупных Центрах Крови (СПК). За рубежом производством препаратов занимаются отдельные крупные предприятия, перерабатывающие ежегодно сотни тон донорской плазмы на препараты получаемой от нескольких Центров крови.
В нашей стране в ближайшие годы будут построены и запущены предприятия по производству препаратов из донорской крови в городах Киров и Москва.
Кировский завод по производству препаратов крови, планируется запустить в 2015 г. Производственные мощности завода составят 600 т. переработанной плазмы в год. На заводе будет несколько производственных линий. На 1-й будет осуществляться производство 7-го, 8-го и 9-го факторов крови. Другие линии будут ориентированы на производство альбумина и иммуноглобулинов.
Основными поставщиками крови для завода станут плазма — центры, которые уже сегодня работают на полную мощность.
Строго говоря, получение компонентов из донорской крови, которое в настоящее время реализуется в учреждениях системы Службы крови (СПК, Центры крови, отделения трансфузиологии), также необходимо отнести к разделу производственной трансфузиологии, поскольку получение гемокомпанентов – жестко регламентированная технологическая процедура, не относящаяся к врачебной лечебно-диагностической деятельности. Это же можно сказать и о других производственных процедурах, таких, например, как вирусная инактивация компонентов крови, получение КНП и криоприципитата из СЗП, процесс карантинизации СЗП, заготовка, хранение и размораживание эритроцитарной массы и др.
 Отделение переливания крови Первого МГМУ им. И.М.Сеченова в процессе переработки крови на компоненты использует самое современное оборудование. В среднем, ежедневно перерабатывается около 24 литров цельной крови. Часть из них заготавливается на аппаратах автоматического плазамафереза и тромбоцитафереза, а часть доставляется в операционную по разделению крови на компоненты.
Отделение переливания крови Первого МГМУ им. И.М.Сеченова в процессе переработки крови на компоненты использует самое современное оборудование. В среднем, ежедневно перерабатывается около 24 литров цельной крови. Часть из них заготавливается на аппаратах автоматического плазамафереза и тромбоцитафереза, а часть доставляется в операционную по разделению крови на компоненты. После центрифугирования кровь разделяется на различные компоненты. Непосредственно разделение на компоненты происходит при помощи автоматических плазмаэкстракторов, позволяющих с помощью точнейших оптических датчиков получать компоненты крови, полностью соответствующие всем требованиям отдела контроля качества.
После центрифугирования кровь разделяется на различные компоненты. Непосредственно разделение на компоненты происходит при помощи автоматических плазмаэкстракторов, позволяющих с помощью точнейших оптических датчиков получать компоненты крови, полностью соответствующие всем требованиям отдела контроля качества.

После получения плазмы, перед ее закладкой на карантинизацию, в соответствии с техническим регламентом проводится заморозка при сверхнизких температурах (-800С) для оптимального сохранения факторов свертываемости. После заморозки плазма укладывается на долгосрочное хранение в отдел карантинизации, откуда достается только после повторного обследования донора не менее чем через шесть  месяцев после донации. Делается это с целью исключения так называемого «серонегативного окна» при определении чистоты плазмы на предмет гемотрансмиссивных инфекций. Поэтому так важна повторная явка доноров и в общем, развитие кадрового донорства. Без повторного обследования через 6 месяцев, плазма хранится на карантине 3 года и после этого списывается и утилизируется.
месяцев после донации. Делается это с целью исключения так называемого «серонегативного окна» при определении чистоты плазмы на предмет гемотрансмиссивных инфекций. Поэтому так важна повторная явка доноров и в общем, развитие кадрового донорства. Без повторного обследования через 6 месяцев, плазма хранится на карантине 3 года и после этого списывается и утилизируется.
Единственный способ избежать уничтожения некарантинизированной  плазмы – инактивация. В соответствии с регламентирующими документами, в отсутствие повторных обследований донора, заготовленную от него плазму, отлежавшую в карантине срок 6 месяцев позволяется инактивировать. Процесс инактивации в Центре Крови проводится при помощи системы инактивации патогенов Mirasol® от компании Terumo. Плазма, прошедшая процедуру инактивации, безопасна в отношении декретированных гемотрансмиссивных инфекций и соответствующим образом промаркированна
плазмы – инактивация. В соответствии с регламентирующими документами, в отсутствие повторных обследований донора, заготовленную от него плазму, отлежавшую в карантине срок 6 месяцев позволяется инактивировать. Процесс инактивации в Центре Крови проводится при помощи системы инактивации патогенов Mirasol® от компании Terumo. Плазма, прошедшая процедуру инактивации, безопасна в отношении декретированных гемотрансмиссивных инфекций и соответствующим образом промаркированна
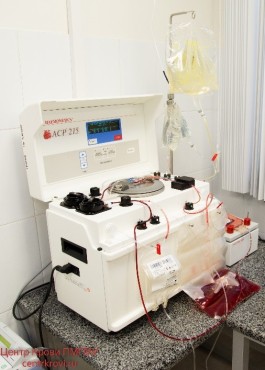
Также, в подразделении производственной трансфузиологии производится глицеролизация заготовленных эритроцитов, перед их заморозкой и закладкой на длительное хранение. Это позволяет Центру Крови всегда иметь необходимый запас эритроцит-содержащих сред, что особенно актуально в отношении редких групп крови. Также нужно отметить, что в соответствии с действующим регламентом, при абсолютных показаниях и отсутствии необходимой группы крови позволяется переливать эритроцитсодержащие среды «универсальной» группы – 0(I) Rh «отр», что делает метод криозаморозки эритроцитов особенно востребованным. Кроме отмывания эритроцитов после заморозки, в Центре крови по заявкам клинических подразделений Университета проводится отмывание эритроцитной массы, в основном для пациентов, сенсибилизированных предыдущими гемотрансфузиями к плазменным факторам или антигенам лейкоцитов и тромбоцитов.
Клиническая трансфузиология
Малоподвижный образ жизни, плохая экология, вредные привычки и неправильное питание приводят к накоплению в организме вредных веществ и эндотоксинов. Ткани организма словно губка накапливают в себе токсические вещества и продукты жизнедеятельности, что приводит к преждевременному старению и гибели клеток. Зачастую, естественные фильтры организма (печень, почки) не в состоянии справиться со своевременным удалением этих токсических веществ, что проводит к постепенному развитию таких заболеваний как: атеросклероз, гипертоническая болезнь, ожирение, аллергические реакции, системные артриты, синдром хронической усталости, — что в свою очередь снижает качество жизни и работоспособность. С древних времен врачи при лечении многих недугов с успехом использовали кровопускание. В настоящее время разработаны и широко применяются гораздо более эффективные и безопасные методы очищения организма от шлаков и токсинов, и на первом месте находится плазмаферез.
Основой метода является разделение крови пациента на собственно кровь (красные кровяные клетки) и плазму, содержащую растворенные в ней соли, белки, липиды, а также вредные токсические вещества. При выполнении процедуры плазмафереза, очищенная кровь возвращается пациенту, а загрязненная плазма собирается в герметичные одноразовые контейнеры и утилизируется. В настоящее время в мире используется несколько методик проведения плазмафереза. В Службах крови применяются наиболее эффективные методики выполняемые на импортном оборудовании. Мы применяем только проверенное, сертифицированное оборудование и расходные материалы. Кровь пропускается по стерильным одноразовым магистралям через аппарат, где происходит ее очищение от вредных веществ с последующим возвратом в кровеносное русло пациента. Данная методика, в первую очередь, отличается отсутствием неприятных ощущений, связанных с временной потерей крови, так как кровь у пациента забирается и возвращается аппаратом плавно, под контролем автоматики, малыми порциями по 50-100 мл, что дает возможность проводить лечение людям крайне чувствительным к кровопотере. У наших специалистов есть опыт проведения плазмафереза даже у детей раннего возраста! Так же необходимо отметить возможность обрабатывать достаточно большой объем крови за короткий промежуток времени, поэтому процедура занимает не больше 1-1,5 часов.
Для полного удаления вредных веществ из крови и тканей организма необходимо неоднократное (3 – 5 сеансов) проведение процедуры – плазмафереза. Плазмаферез используется как неотъемлемая часть лечения при следующих заболеваниях (неполный список):
- 1. Дерматология (экзема, псориаз, аллергия, острая или хроническая крапивница, дерматит, фурункулез);
2. Гастроэнтерология (гепатит, высокий уровень холестерина, холецистит, панкреатит);
3. Эндокринология (сахарный диабет, заболевания щитовидной железы);
4. Снятие алкогольной интоксикации, похмельного синдрома;
5. Заболевания органов дыхания (бронхиальная астма);
6. Синдром хронической усталости;
7. Акушерство и гинекология (предменструальный синдром, инфекции, хронические воспалительные заболевания матки и придатков, бесплодие, невынашивание беременности, гестозы беременных, климактерический синдром);
8. Ревматоидный полиартрит;
9. Гипертоническая болезнь, ишемическая болезнь сердца и др.
Проведение плазмафереза и оценка его эффективности производится под строгим контролем лабораторных показателей и клинического состояния пациента. Для выявления возможных противопоказаний к процедуре пациенты проходят дополнительные обследования и консультируются специалистом-трансфузиологом. Все выше сказанное позволяет обеспечивать высокую безопасность и эффективность данного вида лечения.